Introducción
Los cuidados paliativos (CP) se definen como el cuidado activo integral de pacientes cuya enfermedad no responde a terapéuticas activas. Su fundamento es el alivio del dolor y otros síntomas acompañantes y la consideración de los problemas psicológicos, sociales y espirituales1,2.
En México se publicó el primer Atlas de Cuidados Paliativos de Latinoamérica en 2012, que destaca la necesidad de integrar los CP en la formación de los médicos. Actualmente existen 74 facultades y escuelas de medicina, y de ellas solo dos incluyen en su programa académico los CP3. A nivel posgrado, Geriatría es la única especialidad que los contempla en su plan académico, por la proximidad con el final de la vida4.
En México predominan los adultos jóvenes de 30 a 59 años, pero se pronostica un cambio en la pirámide poblacional debido al envejecimiento de la población. La esperanza de vida en mujeres llega a 78 años, y en hombres a 72 años5. Es decir, aumenta la cantidad de adultos mayores y el requerimiento de cuidados geriátricos y paliativos para la atención de enfermedades incurables y crónicas. Se estima que para el 2050 la incidencia de enfermedades crónicas (como cáncer, enfermedades respiratorias, insuficiencia cardiaca, eventos vasculares cerebrales, etc.) que requerirán de CP aumentará importantemente6.
El objetivo principal de la atención primaria a la salud es alcanzar la máxima calidad de vida posible para el paciente y su familia, sin importar la etapa de la enfermedad en que se encuentre el paciente1. De acuerdo con las condiciones de salud del paciente se puede estimar la trayectoria clínica que lo conducirá a requerir de CP. La primera, asociada a cáncer, la segunda relacionada con patologías orgánicas con un declinar gradual, y la tercera relacionada con demencia7. Sin embargo, se pueden ofrecer CP al momento del diagnóstico y no necesariamente cuando cumpla criterios de terminalidad. El paciente terminal se refiere al portador de una enfermedad incurable e irreversible y con pronóstico de vida inferior a seis meses8.
El incremento de personas portadoras de enfermedades crónico-degenerativas desde el tercer tercio del siglo pasado evidencia la necesidad de formar especialistas y subespecialistas en el manejo de los pacientes terminales y CP. Particularmente, el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán y el Instituto Nacional de Cancerología son pioneros en el ramo9.
Estos pacientes se enfrentan a hospitalizaciones frecuentes y estancias intrahospitalarias prolongadas que requieren de CP por el equipo de atención a la salud. El desconocimiento de estos cuidados favorece la obstinación terapéutica u otras fallas en la atención, que repercuten en la calidad de vida del paciente, de la familia y en la sociedad. Concientizar y educar a los médicos en especialización sobre CP a pacientes terminales mejora sus condiciones personales, emocionales e intelectuales, así como también la calidad de la atención de los pacientes10.
El objetivo de este estudio fue demostrar el efecto de una intervención educativa sobre CP en médicos residentes del Instituto Mexicano del Seguro Social (IMSS) en Puebla, México.
Material y métodos
Estudio comparativo, cuasiexperimental, prospectivo, sobre el efecto de una intervención educativa en residentes de diversas especialidades del IMSS en Puebla, México.
Se incluyeron todos los residentes que aceptaron participar en el estudio y firmaron carta de consentimiento informado, de cualquier grado académico, de cualquier especialidad con sede en el IMSS. Se excluyeron aquellos residentes que estuvieran de vacaciones o rotaciones externas al momento del estudio. Se eliminaron los residentes que no completaron la información requerida.
Se les aplicó el cuestionario Palliative Care Knowledge Test-Spanish Version (PCKT-SV)11, un instrumento validado en español dirigido a personal médico y enfermero que consta de 20 ítems. Este instrumento divide el conocimiento de CP en cinco dominios: «Filosofía», «Dolor», «Disnea», «Problemas psiquiátricos» y «Problemas gastrointestinales». Ubica el conocimiento global del participante sobre CP en cuatro grupos según las respuestas correctas: grupo 1 (Excelente) 20-16, grupo 2 (Bueno) 15-11, grupo 3 (Regular) 10-6 y grupo 4 (Malo) < 56.
El PCKT-SV se aplicó por correo electrónico, y con requerimiento de información acerca de especialidad, género y grado de especialidad. Posteriormente, se impartió una sesión académica con duración de 50 minutos donde se abordaban conocimientos generales sobre CP. Al término de la sesión se solicitó que lo residentes contestaran de nuevo el PCKT-SV por correo electrónico o formulario. La sesión académica se estructuró en forma de conferencia magistral participativa, y el contenido fue elaborado por residentes de Geriatría y por personal experto en CP, Geriatría, Urgencias, Medicina Interna y Educación en Salud.
Este estudio fue aprobado por el Comité de Investigación en Salud n.° 2108 del IMSS, con número de Registro Institucional R-2022-2108-118. Toda la información se manejó con estricta confidencialidad y exclusivamente para los fines de investigación.
Resultados
Fueron 141 residentes quienes cumplieron los criterios de selección, de las especialidades de Urgencias (47, 33.33%), Medicina Interna (38, 27%), Cirugía General (10, 7.09%), Geriatría (9, 6.38%), Anestesiología e Imagenología (8, 5.67% cada uno), Anatomía Patológica y Cardiología (4, 2.83% cada uno) y Otras (Oncología Médica y Otorrinolaringología [3, 2.13% cada uno], Gastroenterología y Oftalmología [2, 1.42% cada uno] y Nefrología [1, 0.71%]). De ellos, 9 (6.38%) puntuaron Excelente, 61 (43.3%) Muy bueno, 70 (49.64%) Regular y 1 (0.71%) Malo en la aplicación inicial del PCKT-SV. Los porcentajes de las calificaciones por cada especialidad se muestran en la figura 1.
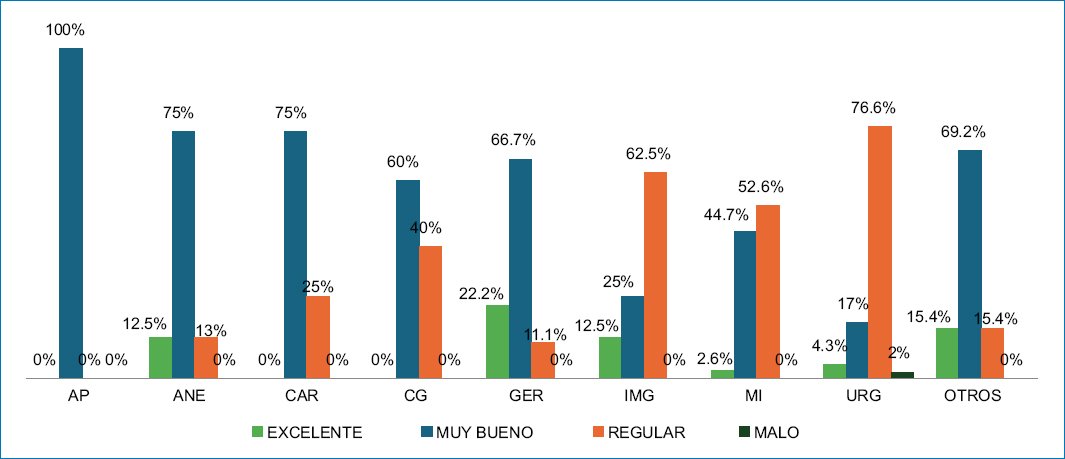
Figura 1. Grado de conocimiento sobre cuidados paliativos antes de la capacitación. AP: anatomía patológica; ANE: anestesiología; CAR: cardiología; CG: cirugía general; GER: geriatría; IMG: imagenología; MI: medicina interna; URG: urgencias; OTROS: oncología médica, otorrinolaringología, gastroenterología, oftalmología y nefrología.
En cuanto a la distribución por grados, 29 (20.57%) residentes fueron de 1.ñº, 58 (41.13%) de 2.ñ, 43 (30.50%) de 3.ñ, 9 (6.38%) de 4.ñ y 2 (1.42%) de 5.ñ grado. Las calificaciones por año en curso de especialidad se muestran en la tabla 1. No se encontró asociación significativa (p = 0.222).
Tabla 1. Resultado de evaluaciones iniciales por año en curso de especialidad (p = 0.222)
| Grado de residencia | Malo | Regular | Muy bueno | Excelente |
|---|---|---|---|---|
| 1.º (n = 29) | 0.0% | 22.9% | 19.7% | 11.1% |
| 2.º (n = 58) | 0.0% | 45.7% | 39.3% | 22.2% |
| 3.º (n = 43) | 100.0% | 27.1% | 29.5% | 55.6% |
| 4.º (n = 9) | 0.0% | 4.3% | 9.8% | 0.0% |
| 5.º (n = 2) | 0.0% | 0.0% | 1.6% | 11.1% |
| Total (141) | 0.7% | 49.6% | 43.3% | 6.4% |
Las calificaciones después de la intervención educativa fueron: 46 (32.62%) residentes puntuaron Excelente, 84 (59.57%) Muy bueno, 11 (7.80%) Regular y ninguno Malo. Las frecuencias por especialidad se muestran en la figura 2.
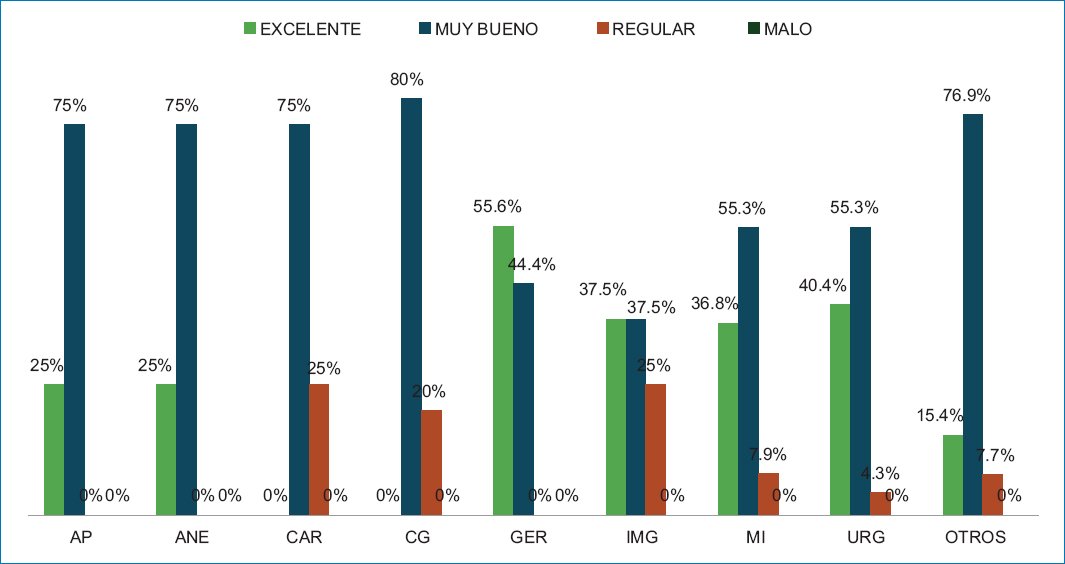
Figura 2. Grado de conocimiento sobre cuidados paliativos después de la capacitación. AP: anatomía patológica; ANE: anestesiología; CAR: cardiología; CG: cirugía general; GER: geriatría; IMG: imagenología; MI: medicina interna; URG: urgencias; OTROS: oncología médica, otorrinolaringología, gastroenterología, oftalmología y nefrología.
Estos cambios entre la medición inicial y la medición final fueron estadísticamente significativos (p < 0.001) (Tabla 2).
Tabla 2. Comparación de puntajes de competencia entre medición inicial y medición final
| Mínimo | Máximo | Media | DE | p* | |
|---|---|---|---|---|---|
| Puntaje inicial | 5.0 | 20.0 | 10.9 | 2.8 | < 0.001 |
| Puntaje final | 9.0 | 20.0 | 14.2 | 2.6 | |
|
* Prueba t de Student datos pareados. DE: desviación estándar. |
|||||
Discusión
El presente estudio se realizó para mostrar la diferencia en conocimientos de los médicos en formación sobre CP antes y después de una sesión de capacitación. La necesidad de los CP en la atención a la salud, y por lo tanto en la formación de recursos humanos, motivó la elaboración del instrumento PCKT en 2009, y su traducción al español en 20216,12. Se modificó en México para evaluar la competencia sobre CP y la capacitación correspondiente en estudiantes de Medicina13. Su utilización permite evidenciar la falta de capacitación sobre CP entre personal en formación, y la autopercepción de este conocimiento14.
En el presente trabajo se muestra que los CP son conocidos por los médicos en especialización con porcentajes del 75% o más en niveles de Muy bueno o Excelente. No obstante, los porcentajes de conocimiento Regular o Malo llegan hasta el 25%. Esta cifra es alarmante, ya que las necesidades de CP se presentan en un espectro amplio de pacientes, agudos o crónicos, y no solo terminales.
En la medición final se observó un avance generalizado hacia grados más altos de conocimiento. Los participantes que inicialmente estaban en el nivel Malo lograron avanzar al nivel Muy bueno, eliminando la categoría de desempeño más baja. Entre quienes comenzaron en el nivel Regular, el 45.5% permaneció en este nivel, mientras que el 54.8% avanzó al nivel Muy bueno y el 41.3% alcanzó el nivel Excelente. De manera similar, los participantes que inicialmente se encontraban en el nivel Muy bueno también mostraron un progreso notable, ya que el 54.5% permaneció en este nivel, pero el 41.3% logró avanzar al nivel Excelente. Por su parte, los participantes que ya se encontraban en el nivel Excelente inicialmente mantuvieron su posición en un 17.4%, con una mejora global significativa en esta categoría. Las mayores mejorías fueron en Medicina interna y Urgencias, que alcanzaron nivel Excelente en el 30.4 y 41.3% respectivamente, mientras que en la especialidad de urgencias, el 41.3% logró el nivel Excelente, y en Cirugía General representó el 7.1% del total, con una mayoría en el nivel Muy bueno (9.5%).
Destacan, como se esperaba, las puntuaciones altas iniciales en los residentes de Geriatría, que también registraron mejoría después de la capacitación. Esta especialidad centra su toma de decisiones en pacientes mayores de 65 años, frecuentemente con patologías crónicas. El plan terapéutico específico para este grupo etario tiene como una de las características principales su proximidad con el final de la vida15.
La modificación en la pirámide poblacional y la mejora de los cuidados a la salud incrementan el número de pacientes de edades mayores y la incidencia de enfermedades crónico-degenerativas y terminales. Por ello es inherente que los médicos de prácticamente todas las especialidades interactúen en el manejo de pacientes adultos mayores y/o terminales, pero no solo en esos pacientes es necesario el conocimiento sobre CP. Parte frecuente del actuar médico es la convivencia con la muerte del paciente, previo a este desenlace existe un proceso de agonía en el que los CP son muy necesarios. El miedo a enfrentarse a la muerte genera ansiedad y angustia; la conciencia de la finitud propia promueve el desarrollo humano y se logra la madurez psicoemocional. Los profesionales de la salud influyen en dos procesos: el proceso de morir y el manejo del duelo de los familiares y el duelo propio al reconocer sus propias limitaciones Así, el manejo de las emociones propias, con empatía hacia el paciente y el familiar optimiza el trato y el manejo, y la competencia en la atención a la salud16–18.
El presente estudio cuenta con varias limitantes. Entre ellas, la muestra reducida de residentes, y la desproporción entre especialidades. Para su remedio, la participación de diversas sedes de formación de especialistas es indispensable. La implementación de programas de capacitación sobre CP y no solo una sesión, permitiría evaluar mejor los cambios en el conocimiento, y además la mejoría de la conducta médica que ello conduciría.
De cualquier forma, se hace evidente el requerimiento de capacitación en CP a los médicos de todas las especialidades, no solo a quienes atienden adultos mayores y terminales.
Conclusiones
Es indispensable la capacitación sobre CP en los médicos en formación de todas las especialidades médicas. El conocimiento inicial sobre CP suele ser no satisfactorio, pero mejora rápidamente con la implementación de capacitación al respecto.
El conocimiento general sobre CP en médicos residentes de especialidades variadas mejoró tras una sesión breve de capacitación. La medición del efecto en la atención de pacientes terminales requiere de más estudios.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han obtenido la aprobación del Comité de Ética para el análisis de datos clínicos obtenidos de forma rutinaria y anonimizados, por lo que no fue necesario el consentimiento informado. Se han seguido las recomendaciones pertinentes.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no utilizaron ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.
