Introducción
El virus de inmunodeficiencia humana (VIH) es la causa de una pandemia global que afecta principalmente países de áfrica y Latinoamérica1,2. La infección por este virus ha aumentado un 27% respecto a la década anterior y en México actualmente se cuenta con una prevalencia acumulada de 331,500 casos3. Está descrito que ≈80% de los pacientes con VIH tienen manifestaciones de oído, nariz o garganta (ONG), de las cuales las manifestaciones orales son las más comunes, presentándose en el 40-50% de los pacientes4,5. Y, aunque las manifestaciones en ONG en pacientes con infección por VIH pueden no ser diagnósticas, sí pueden ser altamente sugestivas de la infección6. Además, la presencia de algunas manifestaciones orales en pacientes con VIH diagnosticado y que no están recibiendo tratamiento pueden estar relacionadas con la progresión de la enfermedad e igualmente, las manifestaciones en ONG en pacientes con antirretrovirales pueden ser un indicador de replicación viral o falla del tratamiento7,8. El objetivo del presente artículo es hacer una revisión de las manifestaciones otorrinolaringológicas en pacientes con infección por VIH.
Manifestaciones orofaríngeas
Candidiasis oral
Es la infección oportunista más frecuente en pacientes con VIH/SIDA y es la manifestación oral más común. Su prevalencia varía del 30 al 90% y se ha visto que casi todos los pacientes con VIH están colonizados con Candida y que el 90-95% de ellos desarrollan lesiones conforme la enfermedad viral progresa9,10. La candidiasis oral (CO) se considera uno de los signos tempranos de inmunodeficiencia por VIH, predice la progresión de la enfermedad y se usa como un marcador clínico de severidad11. Los factores asociados a CO son la edad, principalmente tercera y cuarta década de la vida, sexo masculino, xerostomía, tabaquismo, consumo de alcohol, uso de antibióticos, conteo de CD4+ < 200/mm y SIDA12.
La infección por Candida puede ocurrir en la orofaringe, hipofaringe y laringe, produciendo odinofagia severa. Esta infección se presenta en tres formas: candidiasis pseudomembranosa (tipo más común), candidiasis eritematosa y queilitis angular13. El tratamiento de la candidiasis pseudomembranosa y eritematosa leve-moderada incluye clotrimazol y nistatina, mientras que los azoles sistémicos (fluconazol, itraconazol y voriconazol) se utilizan solo en casos de infección severa. Para la queilitis angular, el tratamiento es con antifúngicos tópicos. La terapia antifúngica debe ser como mínimo durante dos semanas, para disminuir las unidades formadoras de colonias al mínimo posible y prevenir recurrencia (Fig. 1)14,15.
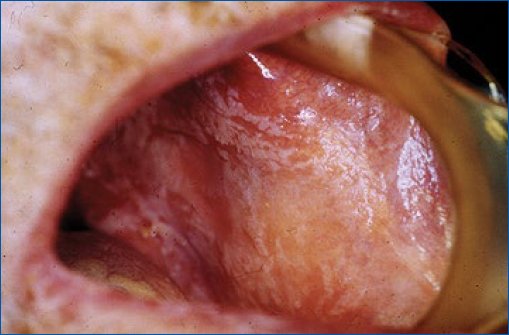
Figura 1. Oropharyngeal candidiasis. Reproduced with permission from: Kauffman CA. Oropharyngeal candidiasis in adults. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Accessed on [Date].) Copyright © 2023 UpToDate, Inc. and its affiliates and/or licensors. All rights reserved.
Enfermedad periodontal y gingival
La prevalencia de enfermedad periodontal y gingival en pacientes adultos con VIH es de hasta un 47%. El eritema gingival lineal (EGL), antes conocido como gingivitis asociada a VIH, es la manifestación periodontal más común en estos pacientes. El EGL se caracteriza por la presencia de una banda eritematosa en el margen gingival. Ocurre con más frecuencia en los dientes anteriores y en ocasiones puede cursar con dolor. Mediante inmunohistoquímica se ha demostrado un alto porcentaje de neutrófilos e inmunoglobulina (Ig) G en el epitelio oral, lo cual es sugestivo de inflamación crónica de tejido16. La etiología es fúngica y Candida albicans se identifica en el 50% de los casos17,18. El tratamiento incluye desbridación y enjuagues bucales con clorhexidina al 0.12% por dos semanas. Es imperativo brindar tratamiento oportuno por el alto riesgo de progresión a gingivitis y periodontitis necrotizante (Fig. 2)19.
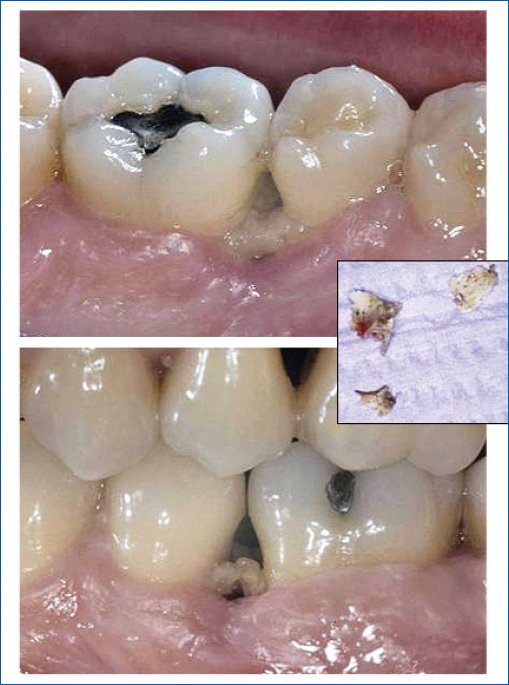
Figura 2. Necrotizing periodontal disease. Reproduced with permission from: Wilder RS, Moretti AJ. Overview of gingivitis and periodontitis in adults. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Accessed on [Date].) Copyright © 2023 UpToDate, Inc. and its affiliates and/or licensors. All rights reserved.
La periodontitis necrotizante es una manifestación patognomónica de inmunosupresión severa y se caracteriza por una pérdida rápida de tejido blando debido a necrosis, destrucción del hueso interproximal y formación de cráteres, lo que da como resultado la movilidad de las piezas dentarias20,21. Se asocia a dolor severo, sangrado y olor fétido22. Las bacterias que se han aislado más comúnmente son: Bulleidia extructa, Dialister y Fusobacterium23. El tratamiento consiste en curetaje y desbridación del tejido con uso de antisépticos orales; en casos severos se emplea metronidazol, clindamicina o amoxicilina24.
Infecciones virales
La infección por el virus del herpes simple ocurre en el 9% de los pacientes25. Las lesiones son similares a las de pacientes sin VIH, sin embargo estas tienden a ser más dolorosas, recurrentes y persistentes. Las lesiones aparecen con más frecuencia en los labios, boca, paladar duro y encías26.
La leucoplasia vellosa oral es una lesión que se considera clásicamente patognomónica del VIH provocada por el virus de Epstein-Barr con una prevalencia del 1-38%. Es la segunda manifestación oral más común después de la candidiasis oral y su presencia indica inmunosupresión severa (CD4 + < 200/mm27. Esta lesión también se puede presentar en pacientes con inmunodeficiencia por otras causas, como receptores de trasplantes, uso de medicamentos inmunosupresores y malignidades hematológicas28,29. Alramadhan publicó en enero de 2021 una serie de 11 casos de leucoplasia vellosa oral en pacientes inmunocompetentes y menciona que no debería de considerarse una lesión patognomónica por VIH30. No es necesario dar tratamiento para la leucoplasia vellosa oral, más que por razones estéticas.
La infección por virus de papiloma humano (VPH) ha aumentado en la era de la terapia antirretroviral (TAR), sugiriendo que los antirretrovirales podrían ser un factor de riesgo. Los subtipos 16 y 18 son los que se encuentran con mayor frecuencia. Las lesiones tienden a ser recurrentes y el tratamiento suele ser quirúrgico (láser o crioterapia) en conjunto con algún antiviral como cidofovir31.
Sarcoma de Kaposi
Es una enfermedad multifocal, sistémica y angioproliferativa provocada por el herpes virus 8 asociada a un conteo de CD4+ < 200/mm3, la presentación clínica son parches, placas o nódulos violáceos en zonas mucocutáneas y su prevalencia varía del 0 al 38%32. La cavidad oral es el primer sitio de afección del sarcoma de Kaposi en el 20% de los casos33. Aunque se considera una neoplasia oportunista, el sarcoma de Kaposi puede ser la primera manifestación clínica del VIH34. El tratamiento inicial es con TAR, lo cual se asocia a regresión en la mayoría de los casos35. En estadios avanzados, el tratamiento involucra inyecciones de vinblastina, radioterapia o extirpación quirúrgica36.
Linfoma no Hodgkin
Es la segunda manifestación maligna más común después del sarcoma de Kaposi; se asocia a VIH y la mayoría de los pacientes tienen conteo relativamente bajo de CD4+ (100-200/mm3). Este se presenta como una lesión ulcerada en tejido blando, paladar o encías. Las lesiones suelen ser dolorosas y de rápida progresión. El manejo es con quimioterapia sistémica con el régimen CHOP (ciclofosfamida, doxorubicina, vincristina y prednisona)37.
Manifestaciones en cuello
La linfadenopatía cervical es la manifestación más común en el cuello. En los pacientes con VIH se refiere a la presencia de linfadenopatías difusas en dos o más sitios del cuello por más de tres meses. Esta se presenta hasta en el 70% de ellos en los primeros meses después de la seroconversión (generalmente durante la segunda semana de la enfermedad) y se encuentra más comúnmente en el triángulo posterior. El tamaño de los ganglios disminuye después de la presentación aguda, pero tienden a persistir. La histología es sugestiva de hiperplasia folicular reactiva38.
La linfadenitis por micobacterias es otra de las manifestaciones más comunes en estos pacientes y hasta el 50% de ellos pueden padecerla sin tener compromiso pulmonar39. Este tipo de linfadenopatías suelen ser bilaterales o multifocales acompañadas de síntomas sistémicos y ocasionalmente hallazgos radiográficos en tórax dependiendo del estado inmunitario. Los tipos de micobacterias más frecuentes son Mycobacterium bovis, Mycobacterium tuberculosis y Mycobacterium avium intracellulare (MAC). Los pacientes con inmunosupresión severa llegan a tener hasta un 80% más riesgo de padecer enfermedad diseminada y linfadenitis por MAC asociado a conteo bajo de CD4+ (< 50/mm)40.
Manifestaciones en glándulas salivales
La hiperplasia de las glándulas salivales se presenta en el 3-30% de los adultos con VIH. Generalmente involucra las parótidas, suele ser bilateral y acompañarse de linfadenopatía generalizada; la presentación más común es el quiste linfoepitelial benigno y puede ser la primera manifestación clínica en algunos de ellos. El tratamiento no está del todo establecido e incluye parotidectomía y radiación41.
Manifestaciones otológicas
Las manifestaciones otológicas en la infección por VIH involucran el oído externo, medio e interno y tienen una prevalencia del 20-80% en población adulta. De hecho, se ha reportado que hasta el 83% de los pacientes presentan dermatitis seborreica en el área periauricular, aunque es más común que se presente en la cara, piel cabelluda y en la zona malar42.
También los pacientes presentan otitis externa generalmente secundaria a Pseudomona aeruginosa, pero existe el riesgo de padecer otitis externa maligna en casos de inmunosupresión severa. En cuanto al oído medio, la otitis media serosa suele ser secundaria a hiperplasia linfoide nasofaríngea; y la otitis media aguda ocurre con una mayor frecuencia en estos pacientes en comparación con la población general, y en dichos casos el tratamiento incluye antibióticos de amplio espectro43.
En el 21-49% de los pacientes con VIH ocurre hipoacusia neurosensorial. La mayoría de los pacientes reportan pérdida auditiva de altas frecuencias, sin afectarse el lenguaje. La etiología no está del todo definida y se han reportado cambios quísticos en el ligamento espiral44.
La parálisis facial periférica, ya sea unilateral o bilateral, suele ocurrir con mayor frecuencia en portadores de VIH, la presentación es hasta 100 veces mayor que en la población general (4.1 vs. 0.04%)45. Esta puede ocurrir en cualquier estadio de la infección y el tratamiento incluye aciclovir 800 mg cinco veces al día por siete días y prednisona en un esquema corto o de reducción de la dosis46.
Manifestaciones nasales
También son comunes en pacientes con VIH. La rinosinusitis tiene una prevalencia del 11-70% en ellos y se cree que es alérgica, ya que estudios han demostrado producción excesiva de IgE incluso apoyando el diagnóstico de una sinusitis micótica alérgica47.
La disfunción olfatoria es una manifestación extensamente reportada en pacientes con VIH; y puede tener varios mecanismos fisiopatológicos tanto de conducción central como periférica48,49.
Estos pacientes tienen un umbral olfatorio menor que la población general; igualmente la identificación y discriminación olfatoria está afectada. Estos hallazgos son mayores en pacientes con estadios avanzados y la presentación clínica suelen ser hiposmia o anosmia, a diferencia de la cacosmia o fantosmia50,51.
Estudios han demostrado que las alteraciones del olfato pueden preceder a una enfermedad neurológica degenerativa; sabemos que los pacientes adultos mayores con VIH tienen más alteraciones en el olfato52,53. En un estudio transversal que incluyó a 51 afroamericanos y personas caucásicas mayores de 40 años infectadas por VIH, se demostró que existe una asociación fuerte entre funciones cognitivas verbales de aprendizaje y de memoria, apoyando otros estudios que han demostrado una conexión entre VIH y cognición54. Una hipótesis interesante es asociar la mucosa nasal con el sistema nervioso central (SNC), de tal forma que la presencia de VIH en las células de mucosa nasal podrían empezar una respuesta inmunitaria que puede llegar al SNC y producir las alteraciones cognitivas que se asocian a las infecciones crónicas por VIH55.
VIH y sífilis
Se ha reportado que hasta el 42% de los con sífilis primaria y secundaria se encuentran coinfectados con VIH. Y hasta el 4.8% de los pacientes con diagnóstico reciente de VIH también tienen evidencia serológica para sífilis56. Existe una sinergia entre la infección por VIH y la sífilis: investigaciones han encontrado que la sífilis facilita la transmisión y contagio por VIH, y este a su vez acelera la historia natural de la sífilis. También se ha demostrado que Treponema pallidum disminuye el conteo de CD4+ e incrementa la carga viral57.
El aumento del uso de profilaxis preexposición y la accesibilidad al TAR en la actualidad ha llevado a un nuevo pico en la incidencia de nuevos casos de infecciones treponémicas y por VPH, esto secundario al mal uso y desuso de métodos de barrera. En tan solo la última década en EE.UU. y Europa los casos de sífilis han aumentado hasta un 50% en la población de HSH58.
La sífilis progresa por las etapas clínicas primaria, secundaria, latente (etapa asintomática) y terciaria; las etapas primaria, secundaria y terciaria llegan a tener manifestaciones a nivel de cabeza y cuello. Algunos pacientes con sífilis no diagnosticada pueden cursar con lesiones en cavidad oral, por lo cual es importante identificarlas y proponer una biopsia para el adecuado diagnóstico59.
Las lesiones por sífilis en la etapa primaria aparecen primordialmente en el área genital donde hubo el contacto directo con una lesión, dicha lesión aparece en entre 3-90 días, comúnmente entre la segunda y tercera semana. Mas del 70% de los chancros extragenitales aparecen en cavidad oral. Dichas lesiones suelen estar presentes en la región de labios, lengua, paladar y encías, acompañadas de linfadenopatías dolorosas59.
La sífilis secundaria suele aparecer entre 2-12 semanas con un eritema maculopapular no pruriginoso localizado en cualquier zona de cuerpo (que no respeta las palmas de las manos y plantas de los pies) o en mucosas acompañada de síntomas como fiebre, fatiga, faringodinia y cefalea. Los parches mucosos aparecen en un 30% de los pacientes y son de características rosadas con un patrón de «pista de caracol». Otro pequeño porcentaje de los pacientes pueden presentar lesiones llamadas condilomas lata en región de ingles, axilas y cavidad oral60.
La sífilis terciaria puede manifestarse hasta 30 años después de la etapa primaria y ocurre hasta en un tercio de los pacientes teniendo complicaciones a nivel ocular, cardiovascular, osteoarticular y neurológico. Los pacientes pueden tener lesiones granulomatosas a nivel de piel y mucosas llamadas gumma o goma; dichas lesiones son nódulos ulcerados y firmes que provocan una destrucción significativa de los tejidos. Cuando se encuentran en boca, dichas lesiones se encuentran con más frecuencia en paladar y lengua. La goma que afecta la lengua puede causar zonas de atrofia (glositis luética) o patrones lobulares (glositis intersticial)61.
Síndrome inflamatorio de reconstitución inmunitaria
La TAR permite la reducción de la replicación viral y con esto la recuperación de los conteos de CD4+ por parte del sistema inmunitario, mejorando así la barrera de lucha contra las enfermedades oportunistas; a esto se le llama reconstitución inmunitaria. Con la introducción de esta terapia se observó que un grupo de individuos presentaban un deterioro clínico posterior al inicio del tratamiento, algo conocido como síndrome inflamatorio de reconstitución inmunitaria (SIRI)62.
El SIRI es un cuadro de empeoramiento clínico que se presenta posterior (días o semanas) al inicio de TAR y es el resultado de una respuesta inmunitaria mejorada a los antígenos foráneos encontrados en el enfermo63. Este padecimiento se sospecha en los pacientes que reciben la terapia farmacológica y que presentan mejoría en marcadores de evolución del VIH, pero un deterioro clínico64.
Los términos «desenmascarado» o «paradójico» son comúnmente usados para describir el estado hiperinflamatorio dentro de SIRI. La definición de los dos conceptos puede ser más clara de la siguiente manera: el SIRI paradójico se refiere a empeoramiento o recaída de una infección oportunista tratada o bajo tratamiento, y el SIRI desenmascarado si hay presentación acelerada de una infección oportunista que se encontraba latente o subclínica cuando comenzó el TAR65.
Dentro de los factores de riesgo para esta respuesta inmunitaria está la infección diseminada por tuberculosis (TB) o criptococo y conteo bajo de CD4+ (< 50 /mm3). Una teoría propuesta es que los pacientes con un conteo bajo de CD4+ tienen una mayor carga de antígenos patógenos y mayor predisposición a desregulación del sistema inmunitario durante su reconstitución66,67.
El mecanismo fisiopatológico del SIRI es complejo y se debe a un desequilibrio entre las citocinas antiinflamatorias y las citocinas proinflamatorias que se producen rápidamente después de la recuperación de la función inmunitaria en los pacientes que iniciaron TAR68.
La presentación clínica depende de cada patógeno, el sistema u órgano afectado, así como la severidad de la respuesta inflamatoria; en la infección por Mycobacterium tuberculosis podemos encontrar manifestaciones pulmonares (tos, disnea, esfuerzo respiratorio) y extrapulmonares (linfadenopatías dolorosas, lesiones cutáneas); por MAC las linfadenopatías dolorosas; por criptococo, manifestaciones del SNC (confusión, convulsiones, aumento de la presión intracraneal), manifestaciones pulmonares (tos, disnea); en el sarcoma de Kaposi, empeoramiento de las lesiones mucosas con aumento de dolor e inflamación con edema periférico; en herpes zóster, aumento de las lesiones cutáneas y oculares como iritis o queratitis, por mencionar manifestaciones a nivel de cabeza y cuello68,69.
El tratamiento de este síndrome va enfocado en los síntomas, así como la terapia dirigida contra el patógeno subyacente, medidas de hidratación, soporte nutricional, antiinflamatorios no esteroideos y antipiréticos, esteroides y en algunos casos biológicos antagonistas de factor de necrosis tumoral alfa70,71.
Conclusión
El pandemia causada por el VIH afecta a niños y adultos en muchas regiones. La mayoría de los pacientes presentan manifestaciones en oído, nariz y garganta en cualquier momento de la enfermedad. Es importante identificar las manifestaciones en oído, nariz y garganta en pacientes con VIH ya que, aunque no son diagnósticas, pueden ser altamente sugestivas de la infección o estar relacionadas con la progresión de la enfermedad, falla o falta de apego a tratamiento. Por esto es importante que los otorrinolaringólogos sean conscientes de las manifestaciones asociadas a VIH, para su diagnóstico y tratamiento, así como de las lesiones por sífilis para que sean diagnosticadas y tratadas, ya que es una enfermedad curable con antibióticos.
Financiamiento
Los autores declaran no haber recibido financiación para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Uso de inteligencia artificial para generar textos. Los autores declaran que no han utilizado ningún tipo de inteligencia artificial generativa en la redacción de este manuscrito ni para la creación de figuras, gráficos, tablas o sus correspondientes pies o leyendas.